Votre suivi gynécologique
au cabinet de gynécologie Gynobelle à Angers

Dès que vous sentez que quelque chose ne va pas, venez consulter. Même si vous craignez l’examen gynécologique, il est important d’aller rencontrer un spécialiste de la femme
Le gynécologue reste l’interlocuteur privilégié pour suivre la santé des femmes…
Il est très souvent considéré comme le « médecin de famille » des femmes et beaucoup de femmes disent ne consulter aucun autre médecin. C’est vrai que nous avons les compétences pour prendre en charge leur santé allant des troubles des règles, à la mise en place d’une contraception, au suivi de grossesse, à la prise en charge d’une pathologie gynécologique (hémorragie liée à un fibrome, une endométriose, un kyste de l’ovaire…) puis plus tard, suivi de la ménopause.
Un minimum d’une consultation gynécologique annuelle est recommandé mais, selon votre contexte personnel, les consultations peuvent être plus rapprochées.
Il n’y a pas vraiment d’âge pour la première consultation gynécologique.
La plupart du temps, nous voyons la jeune fille en consultation lorsqu’ elle a besoin d’un moyen de contraception ou lorsqu’ elle se plaint : règles douloureuses, pertes blanches ou encore saignements anormaux.
L’idéal serait de la rencontrer avant les premiers rapports sexuels.
Depuis l’arrivée des vaccins contre le cancer du col de l’utérus, certaines jeunes filles demandent à bénéficier de ce vaccin (ou les parents les incitent à le faire).
Cette consultation sera aussi et surtout l’occasion de parler gynécologie, sexualité et prévention.

Lors de notre première rencontre, c’est souvent l’entretien verbal qui est privilégié. Mais pour des raisons médicales, je peux avoir besoin de vous examiner. Voici comment se déroule un examen gynécologique.
Je vous demande de vous installer sur le fauteuil d’examen. Il s’agit d’un grand fauteuil muni d’étriers. Je vous demande de vous asseoir, les fesses tout au bord du fauteuil, et de placer vos pieds dans les étriers. Cela s’appelle la position gynécologique. Je vais regarder l’intérieur de votre vagin et le col de votre utérus. Pour cela, j’utilise un spéculum. Il s’agit d’un petit appareil qui ressemble à un bec de canard, et qui va permettre d’écarter les bords du vagin. Pour votre confort et votre sécurité, je n’utilise que du matériel stérile à usage unique. J’introduis le spéculum tout doucement. Vous aurez une légère sensation de froid, mais cela ne fait pas mal du tout.
Tout au long de l’examen, je vais vous expliquer ce que je fais et vous donner des informations sur votre anatomie (que vous connaissez peut-être mal…).
Je regarde à l’aide d’une lampe, l’intérieur de votre vagin, jusqu’au col de l’utérus. Je peux alors réaliser un frottis ou un prélèvement vaginal si nécessaire. J’effectue ensuite un toucher vaginal. Pour cela, j’introduis mes doigts (gantés) dans votre vagin afin de vérifier l’état du col de l’utérus. En mobilisant l’utérus, je peux m’apercevoir de la présence d’une anomalie. Cet examen est rapide et n’est pas douloureux.
Je vais également palper vos seins. Cela fait partie de l’examen. Je vérifie ainsi qu’il n’y a pas de « boule » suspecte dans votre poitrine, ou d’écoulement, et je m’assure qu’il n’y a pas de ganglion sous le bras.
Je prendrai également votre tension et je vous pèserai.
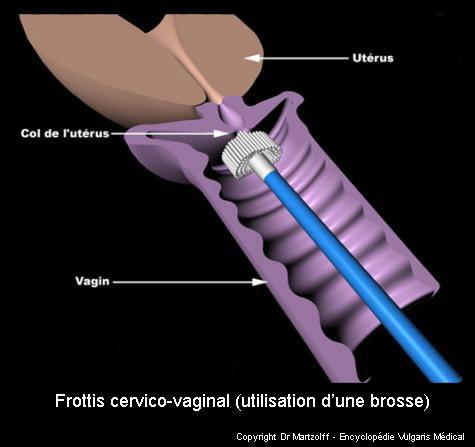 Comment ça se passe ?
Comment ça se passe ?
Après la mise en place d’un spéculum dans le vagin, un prélèvement superficiel de cellules est effectué au niveau du col de l’utérus à l’aide d’une petite brosse ou d’une spatule. Ce geste est quasi-indolore. Le prélèvement sera ensuite envoyé au laboratoire pour être analysé.
Pourquoi ?
Le papillomavirus humain (HPV) est transmis lors de relations sexuelles. Il est à l’origine de lésions qui peuvent évoluer vers un cancer du col de l’utérus. Le frottis pratiqué régulièrement permet de détecter les cellules anormales et de proposer rapidement un traitement.
Pour qui ?
Le frottis est conseillé à toutes les femmes dès qu’elles ont des rapports sexuels et même pour celles qui ont été vaccinées contre les papillomavirus humains, car le vaccin ne protège pas contre tous les types de HPV.
A quelle fréquence ?
Les deux premiers frottis se pratiquent à un an d’intervalle. En l’absence de problème, il peut ensuite être réalisé tous les deux ou trois ans. Je peux vous conseiller un autre rythme selon votre histoire personnelle ou en cas de signes suspects : saignements, lésions sur les organes génitaux…
 Les infections sexuellement transmissibles n’ont pas toujours de symptôme visible, c’est pourquoi un dépistage est indispensable après chaque prise de risque. Une prise de risque est un moment où vous avez pu être directement en contact avec des infections. Vous prenez un risque en ayant des rapports sexuels sans préservatif et sans connaître le statut sérologique de votre partenaire ou en ayant un contact direct avec une lésion.
Les infections sexuellement transmissibles n’ont pas toujours de symptôme visible, c’est pourquoi un dépistage est indispensable après chaque prise de risque. Une prise de risque est un moment où vous avez pu être directement en contact avec des infections. Vous prenez un risque en ayant des rapports sexuels sans préservatif et sans connaître le statut sérologique de votre partenaire ou en ayant un contact direct avec une lésion.
A la suite d’une prise de risque, contactez-moi au plus vite afin d’évaluer les risques encourus, de pratiquer un dépistage et envisager un traitement adapté si nécessaire.
 La meilleure contraception , c’est celle que l’on choisit en toute connaissance de cause. Je suis là pour vous aider dans votre choix, répondre à toutes vos interrogations et vous indiquer celle qui est médicalement la mieux indiquée.
La meilleure contraception , c’est celle que l’on choisit en toute connaissance de cause. Je suis là pour vous aider dans votre choix, répondre à toutes vos interrogations et vous indiquer celle qui est médicalement la mieux indiquée.
Les méthodes de contraception sont nombreuses et il n’est pas toujours facile de s’y retrouver. Pour bien choisir sa méthode, il faut consulter pour faire le point.
Vous pourrez discuter de ce que vous connaissez sur la contraception, de vos antécédents familiaux, de vos allergies, de ce que vous avez déjà utilisé, des effets secondaires…
Ainsi je pourrais mieux vous expliquer tout ce qui existe et vous proposer, en fonction de votre mode de vie (sociale, culturelle, sexuelle…), plusieurs choix. La consultation avec le conjoint est conseillée. Même si les méthodes contraceptives sont « prises » par les femmes, les hommes doivent être impliqués. Ainsi, les erreurs pourront être évitées à deux.
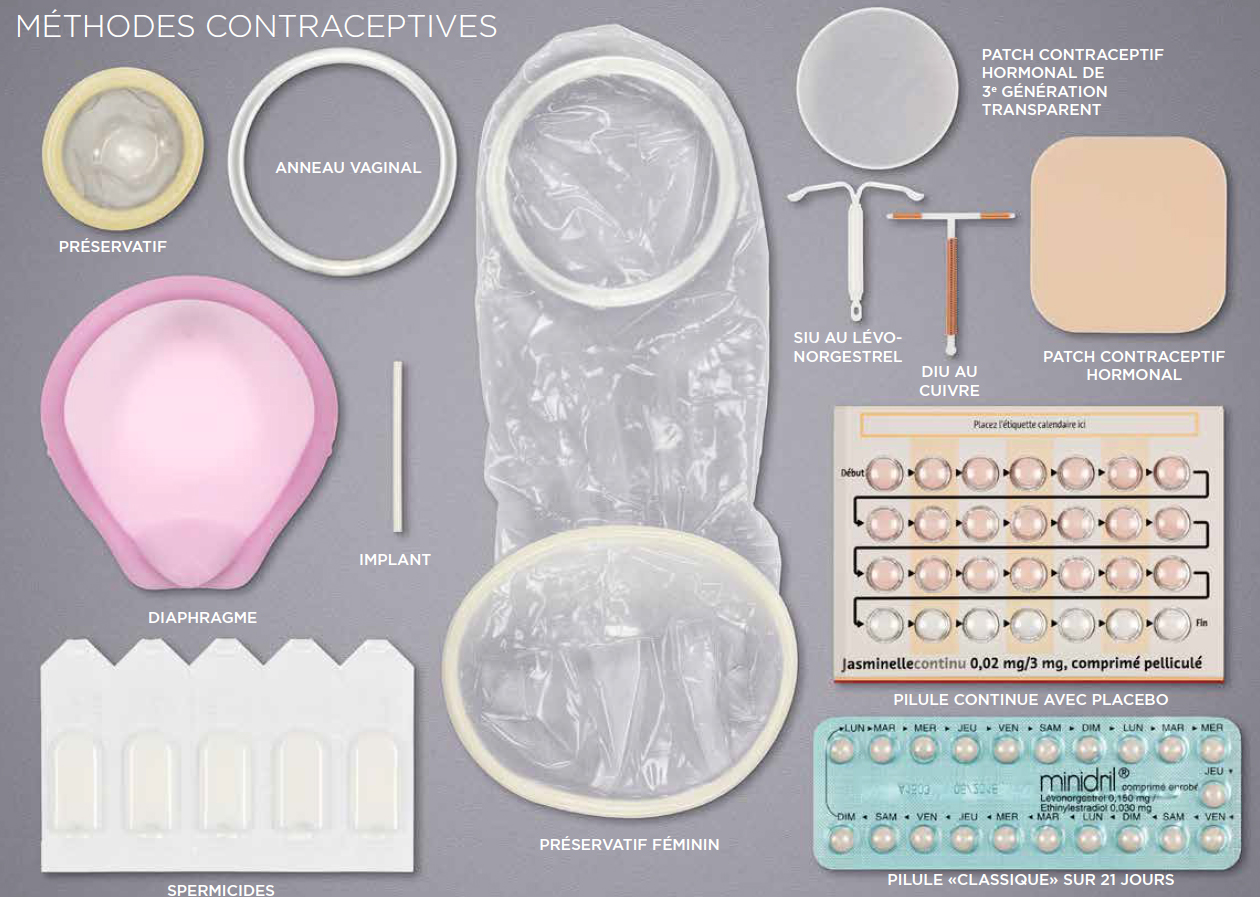
Les différents moyens de contraception sont :
*Les pilules :
- Les pilules associant œstrogènes et progestatifs
- Les pilules progestatives seules
*Les autres méthodes hormonales :
- l’implant
- l’anneau contraceptif
- le patch
*Les stérilets (dispositifs intra- utérins) :
- DIU hormonal
- DIU au cuivre
*Les contraceptions locales :
- Préservatifs masculins
- Préservatifs féminins
- Les spermicides
- Les capes et diaphragmes
*Les méthodes naturelles :
- Le retrait ou coit interrompu
- L’abstinence périodique
- La méthode Ogino
- La méthode des températures
Si aucune contraception n’a été utilisée il existe la contraception d’urgence.
Il existe actuellement deux pilules : Norlevo et Ellaone dites « pilules du lendemain ». Elles ne remplacent pas une autre contraception. Elles s’utilisent en cas d’urgence. En cas de rapport non protégé, de préservatif qui craque, d’oubli de pilule supérieur à 12 heures, de problèmes avec un patch ou un anneau. Elle vise la prévention des grossesses non désirées.
*Quels sont les risques liés à la ménopause ?
 Ces risques sont liés à la diminution des œstrogènes. Il faut distinguer :
Ces risques sont liés à la diminution des œstrogènes. Il faut distinguer :
1- Les inconvénients immédiats, survenant dès l’installation de la ménopause, sont liés à l’insuffisance en œstrogènes, avec comme conséquence le syndrome climatérique : bouffées de chaleur, crises de sueurs, sécheresse vulvo-vaginale, troubles urinaires, douleurs articulaires. Bouffées de chaleur, crises de sueurs vont disparaître spontanément au bout de deux ans. La sécheresse vulvo-vaginale, les troubles urinaires, les douleurs articulaires persisteront et pourront s’aggraver.
2- Les complications tardives
L’insuffisance en œstrogène est également responsable d’une perte osseuse liée à l’augmentation du remodelage osseux. Les conséquences, comme l’ostéoporose, seront observées chez une femme sur 4, mais bien plus tard, après 70 ans, entraînant un risque accru de fractures du poignet, des vertèbres, du col du fémur.
*Le suivi gynécologique de la femme ménopausée
Il est conseillé à la femme ménopausée de bénéficier d’un examen clinique annuel. Au cours de cet examen, est systématiquement pratiqué un entretien pour dépister les symptômes anormaux. Un examen général qui comporte la mesure du poids et de la taille car la femme ménopausée perd 3 mm par an. Le constat d’une perte de 4 cm doit faire pratiquer une densitométrie osseuse et un contrôle radiographique du rachis de profil. L’examen clinique gynécologique et mammaire est conseillé annuellement. Les frottis cervico-vaginaux seront répétés tous les 2-3 ans ; de même la mammographie est pratiquée tous les 2 ans à partir de 50 ans et jusqu’à 74 ans ainsi qu’un dépistage du cancer du colon par hémoccult. Au-delà, le dépistage devient individuel et en fonction des facteurs de risque. Un bilan biologique pour dépister le diabète et l’hyperlipémie est conseillé tous les 3 ans. Enfin, en cas de signes d’appel (saignement, douleurs abdominales…), une échographie pelvienne permet de contrôler l’utérus et les ovaires.
 A qui s’adresser en cas de fuites urinaires ?
A qui s’adresser en cas de fuites urinaires ?
L’incontinence urinaire se définie par toute fuite involontaire d’urine plus généralement chez la femme.
L’incontinence urinaire à l’effort : un problème plus fréquent que vous ne le pensez !
Pour vérifier l’absence d’autre problème urinaire ou gynécologique, contactez-moi. Nous examinerons ensemble, les traitements les plus adaptés à votre disposition.
 L’incontinence urinaire est effectivement un trouble embarrassant et souvent difficile à traiter, mais une nouvelle option de traitement a récemment émergé : la chaise périnéale Pelvitonic. Cette chaise utilise une technologie de stimulation électromagnétique pulsée pour renforcer les muscles du plancher pelvien, dont la faiblesse est souvent à l’origine de l’incontinence urinaire. La chaise Pelvitonic est conçue pour cibler ces muscles, ce qui peut aider à réduire les fuites d’urine et à améliorer le contrôle de la vessie. Le traitement est non invasif, ne nécessite pas d’anesthésie et peut être effectué en quelques séances de 30 minutes chacune sans avoir à vous déshabiller ni introduire de sonde dans votre vagin. Les résultats peuvent varier d’une personne à l’autre, mais 95 % des patientes ont constaté une nette amélioration de leurs symptômes et l’utilisation de protections urinaires a été réduite de 75 % après le traitement avec la chaise Pelvitonic.
L’incontinence urinaire est effectivement un trouble embarrassant et souvent difficile à traiter, mais une nouvelle option de traitement a récemment émergé : la chaise périnéale Pelvitonic. Cette chaise utilise une technologie de stimulation électromagnétique pulsée pour renforcer les muscles du plancher pelvien, dont la faiblesse est souvent à l’origine de l’incontinence urinaire. La chaise Pelvitonic est conçue pour cibler ces muscles, ce qui peut aider à réduire les fuites d’urine et à améliorer le contrôle de la vessie. Le traitement est non invasif, ne nécessite pas d’anesthésie et peut être effectué en quelques séances de 30 minutes chacune sans avoir à vous déshabiller ni introduire de sonde dans votre vagin. Les résultats peuvent varier d’une personne à l’autre, mais 95 % des patientes ont constaté une nette amélioration de leurs symptômes et l’utilisation de protections urinaires a été réduite de 75 % après le traitement avec la chaise Pelvitonic.
Alors n’hésitez plus … et dites non à l’incontinence !


